
脊椎班では、県内の脊椎疾患は可能な限り全症例を沖縄県内で完結治療できるよう全力で取り組んでおります。令和元年7月に西田康太郎教授が着任したことから、これまで沖縄で施行できなかった成人脊柱変形、症候性側弯といった難手術にも対応が可能となりました。さらに腫瘍脊椎骨全摘出術(TES)や重症骨粗鬆に伴う種々の脊椎障害に至るまで、広い範囲で最高レベルの治療を提供してまいります。現在の大学スタッフは、 西田康太郎、島袋孝尚、金城英雄、山川 慶の4名と研修医で対応しています。大学病院での制約から手術枠の確保が未だ不十分で、手術待機時間が長くなっておりますが、令和2年5月以降はその点も改善しつつあります。また、中部徳洲会病院整形外科をはじめとして、地域の基幹病院と連携しつつ、離島を含めた沖縄全体の脊椎診療に対応してまいります。脊椎外科医の不足などの問題が山積しておりますが、皆様のお力になれるよう邁進いたします。
※尚、すべての脊椎手術には、大量出血や感染、あるいは神経損傷に伴う運動や感覚障害を生じるリスクがあります。
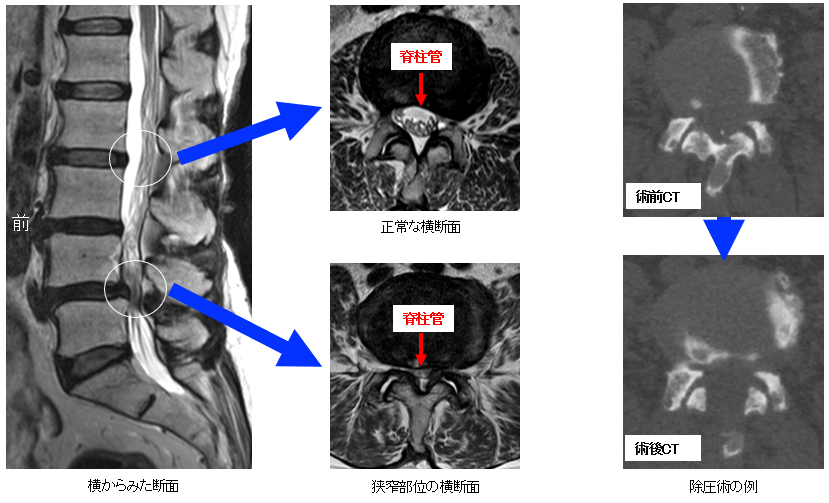
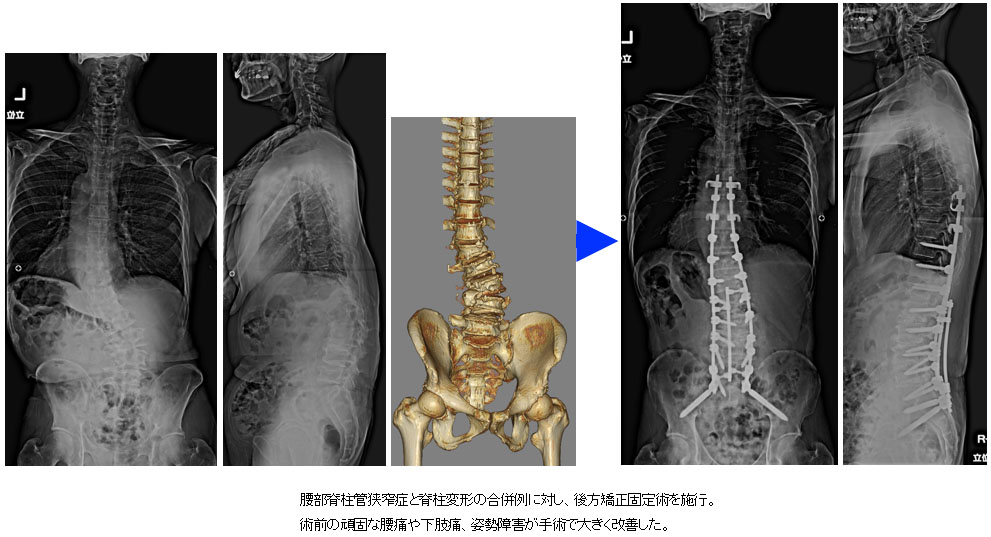
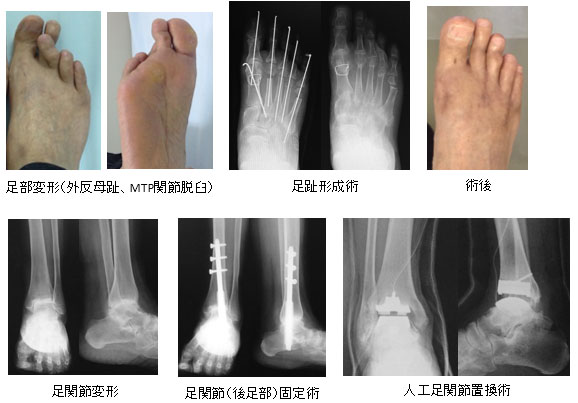
腰部脊柱管狭窄症
高齢者に多い疾患です。神経の通り道が狭くなり、神経が圧迫されることによって腰痛や下肢痛、筋力低下の原因になり、歩行障害を生じます。重症になると排尿障害を生じることがあり、症状がひどい場合には手術が必要になります。手術では神経の圧迫を取り除く除圧術が主体となりますが、椎骨間が不安定である場合や変形が問題になる場合にはチタン性金属を用いた固定術を併用いたします。
頚椎症性脊髄症
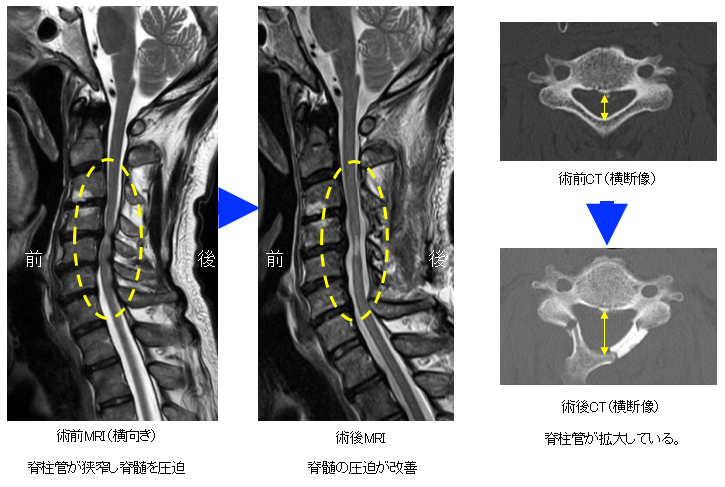
これも高齢者に多い疾患で、腰部脊柱管狭窄症と同様に頚椎で神経の通り道が狭くなり、脊髄や神経根といった神経が圧迫されることで肩から腕のしびれ、細かい手の動きが難しくなる、力が入らなくなったり、重度になると歩行障害が生じたりします。歩行障害や力が入らなくなるなどの症状が進行する場合には手術が必要になります。頑固な痛みが続く場合にも手術を考慮いたします。
手術では上記と同様に神経の通り道を拡げることが主体となります。同様に金属を用いた固定を併用することがあります。
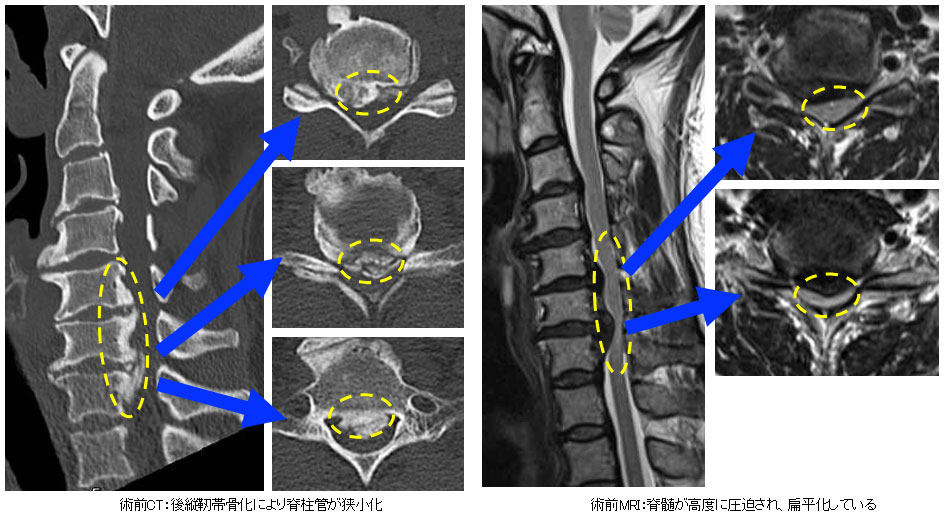
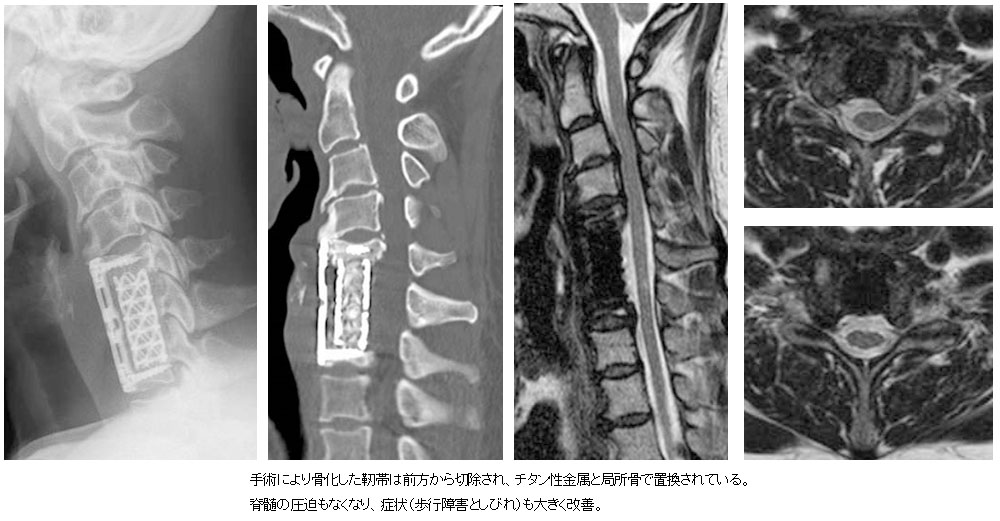
頚椎後縦靭帯骨化症
頚椎の後縦靭帯と呼ばれる部分が骨化し、神経の通り道に余分な骨ができることで脊髄や神経根といった神経が圧迫され、頚椎症性脊髄症と同様の症状が出現します。手術は前方からの方法と、上記と同じく後方からの方法があり、症状や状況によって総合的に判断します。難病指定されており、公費負担制度があります。
術前
術後
思春期特発性側弯症
中学生女子に多い最も一般的な側弯症です。身長が伸びる際に進行することが知られています。ある程度進行を認める場合には、装具療法や手術を考慮いたします。それ以外の治療法は民間療法を含め効果がないことが明らかになっています。主に 島袋孝尚 が担当いたします。
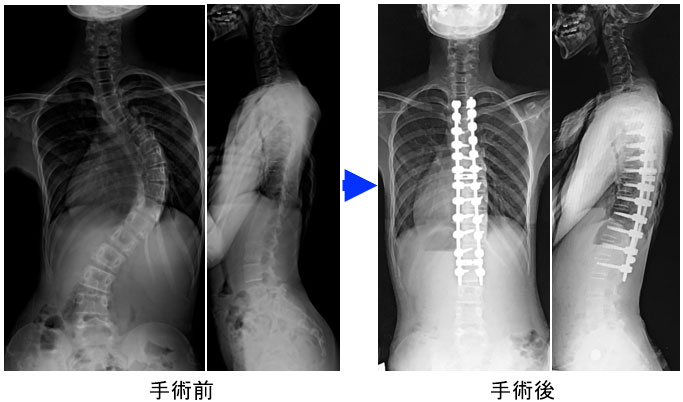
症候性側弯症
沖縄ではこれまで治療できなかった疾患で、国内でも限られた施設でしか手術を施行していません。上記の一般的な特発性側弯に対して、神経/筋疾患などの基礎疾患がベースにあって生じる重症型の側弯症です。進行性であり、高度の変形を生じると座位保持が難しくなるだけでなく、呼吸機能の低下や消化器障害を生じ生命に関わります。手術は大がかりなものとなりますが、当院麻酔科や小児科の協力のもと、すでに沖縄でも手術が始まっています。
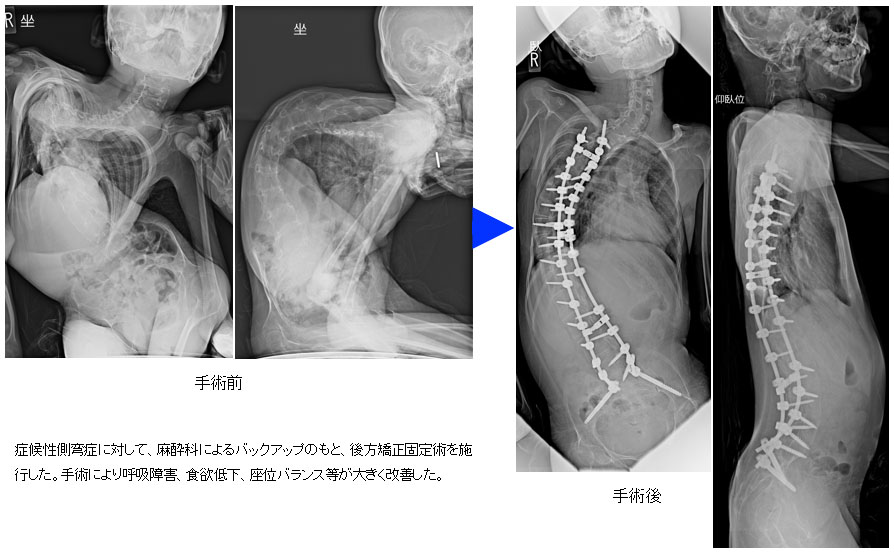
成人脊柱変形
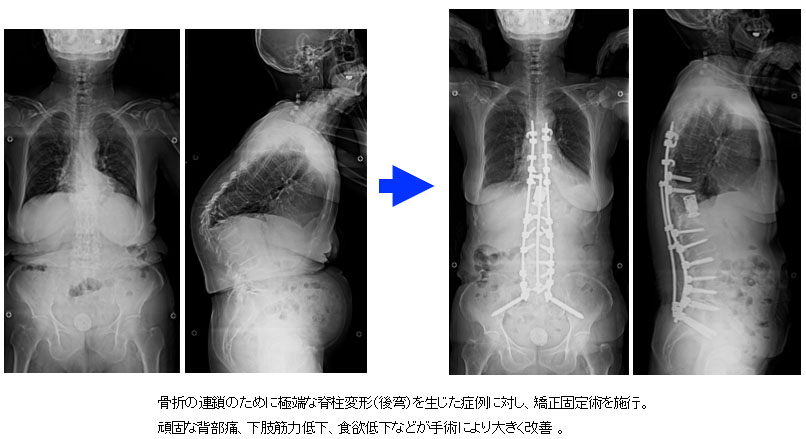
これも沖縄では治療されてこなかった疾患の一つです。加齢などに伴う椎骨や椎間板の変性変化から脊柱の歪みを生じた状態の総称です。腰が曲がって体幹が前屈状態になる状況を後弯といいます。上記の脊柱管狭窄を合併し、下肢の痛みやしびれ、筋力低下を伴うこともあります。脊柱全体のバランスが崩れると、頑固な腰痛や歩行障害をはじめ、日常生活に大きな支障を生じるばかりか精神状態にも影響することがわかっています。大がかりな手術になりますが、チタン性金属を用いた矯正固定術を施行することで、腰痛や様々な症状の大きな改善が期待できます。
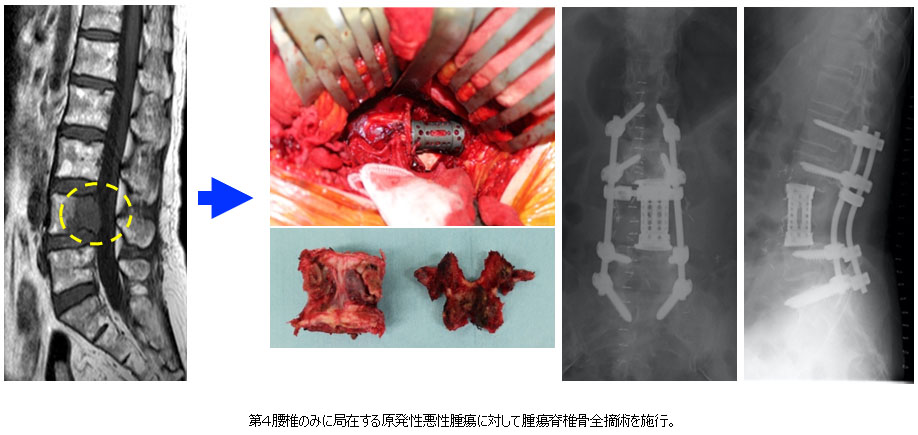
脊椎腫瘍
脊椎に生じる腫瘍性疾患の総称で、脊椎そのもの(骨や神経)から生じる原発性脊椎腫瘍と、他部位に生じたがんの転移である転移性脊椎腫瘍に大別されます。原発性脊椎腫瘍はさらに良性と悪性に分類され、この場合には基本的に腫瘍の完全摘出を目指します。一方、高齢社会になり転移性脊椎腫瘍の増加が社会問題になっています。いずれも専門的な治療が必要になり、高度な知識と技術、また他科との連携が必要になることも多い難しい疾患です。ただ、脊髄内腫瘍に関しては脳神経外科にお願いしています。
がんの脊椎転移で椎骨が破壊され骨折を生じると、体動時の激しい痛みが出現します。さらに脊髄などの神経を圧迫することにより下半身麻痺が生じます。こうなるとベッド上で痛みに苛まれながら死ぬのを待つばかりという悲惨な状態になってしまいます。後方(除圧)固定を施行することで、脊椎を補強し神経の圧迫を取り除くことことができれば、少しでも長く痛みなく自分の力で移動できるようになります。寿命を変えることはできないかもしれませんが、最期を迎えるにあたってとても重要なことです。
原発性脊椎腫瘍
転移性脊椎腫瘍
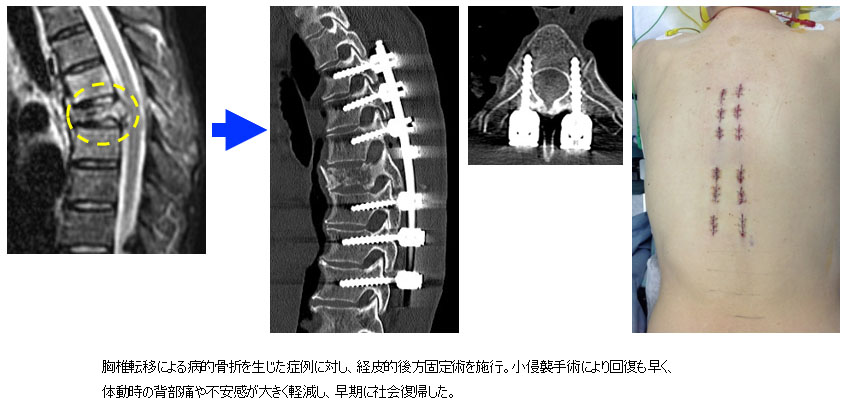
重症骨粗鬆に伴う脊椎障害
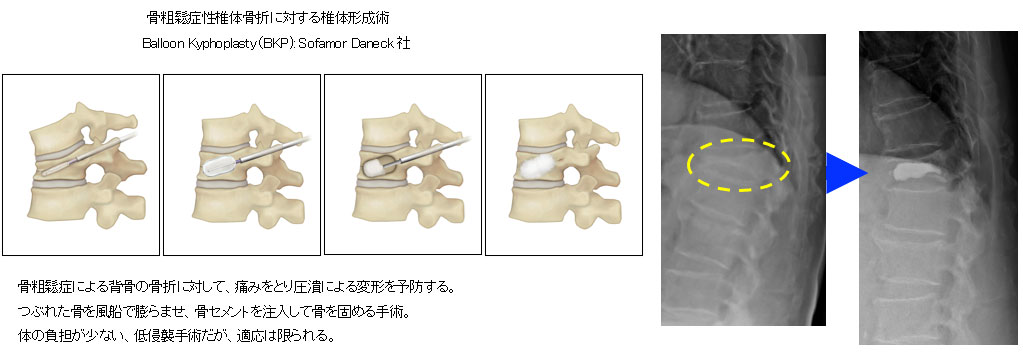
沖縄は骨粗鬆症に伴う脆弱性骨折が日本で一番多く(男性1位、女性2位)、大きな問題となっています。骨が脆弱になることで背骨では椎体と呼ばれる部分が簡単に潰れてしまいます。また一つ骨折が生じると次々に新たな骨折を生じる「骨折の連鎖」が知られています。悪いタイプの骨折では神経を圧迫し、下肢の麻痺や排尿障害を生じることもあります。また、複数の骨折が生じることで背骨の変形を生じ、ひどくなると寿命に影響することがわかっています。良い薬もありますが、上記のような麻痺や変形を生じた場合には手術が必要です。やはりチタン性金属を用いることが多くなりますが、骨が脆弱であることから治療が難しい疾患の一つです。

腫瘍班では、県内の骨・軟部腫瘍疾患は全症例を沖縄県内で完結治療できるように診療にあたっております。
手術治療、化学療法、画像診断・放射線治療を当科、小児科、放射線科と連携しながら、琉球大学附属病院で診断・治療が完結できる態勢をとっています。しかし、重粒子線治療や陽子線治療に関しては、沖縄県において治療施設がないため、県外の治療施設と連携を取って治療を行っています。腫瘍班の特色として、これまでに悪性骨・軟部腫瘍切除後に生じる骨欠損に対して、
自家液体窒素処理骨移植を行っております。(本術式の適用は、厳格な基準があるため、場合によっては適用にならない場合もあります。)大学スタッフは、當銘保則、大城裕理、青木佑介の3名と研修医で対応しています。大学病院での手術枠数に限りがあるため、良性腫瘍や生検などの比較的侵襲の小さな手術は、国立病院機構沖縄病院と連携し、手術までの待機時間が短くなるように努めています。骨・軟部腫瘍疾患は稀な疾患であるため、診療を行っている医療機関は当院を除いて県内でほとんどないため、離島を含めた全県からの御紹介に対応しています。高い専門性で診療にあたり、皆様に安心して紹介や受診してもらえるよう努めて参ります。
自家液体窒素処理骨
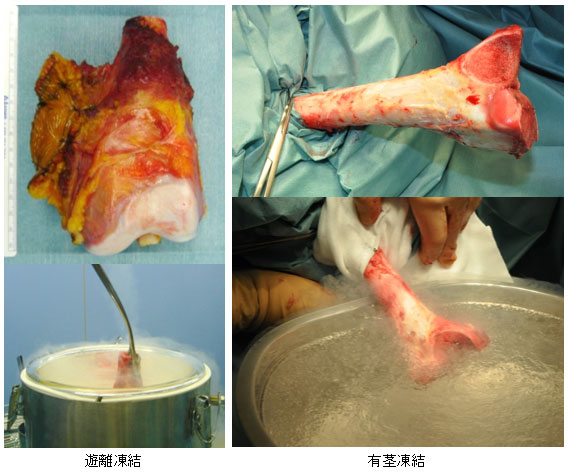
(※本術式の適用は、厳格な基準があるため、場合によっては適用にならない場合もあります。)
原発性骨腫瘍
小学生から40歳くらいまでに多い疾患です。大腿骨遠位や脛骨近位など膝周辺に多く発生しますが、あらゆる骨から発生します。痛みだけではなく、骨が隆起したり、レントゲンで偶発的に陰影として発見されたりすることがあります。原発性骨腫瘍には、良性骨腫瘍と悪性骨腫瘍があり両者の鑑別は非常に重要です。レントゲン、CT、MRIなどの画像診断を行い、鑑別を行います。画像診断で中間悪性腫瘍や悪性腫瘍などが疑わしい場合は、診断確定のために生検を行います。無症状の良性骨腫瘍の場合は、定期的な画像検査を行い、外来通院で経過をみます。良性骨腫瘍でも痛みなどの症状がある場合は、手術で切除することがあります。骨肉腫やユーイング肉腫は悪性骨腫瘍の代表的な疾患です。悪性骨腫瘍と診断された場合は、術前化学療法、手術療法、術後化学療法と集学的な治療が必要で治療期間も1年弱と長期にわたります。年齢に応じて小児科や当科で化学療法を行い、手術療法や術後のリハビリテーションを、当科を中心に行っています。
続発性骨腫瘍(転移性骨腫瘍)
肺がん、乳がんなど様々な癌が、骨に転移を起こして発生する骨腫瘍です。したがって好発年齢もがんを発症する50歳以降に発症することが多いです。脊椎骨、骨盤、大腿骨近位、上腕骨近位と体幹に近い骨に好発します。脊椎骨、骨盤、大腿骨で病変が進行して脊髄麻痺や病的骨折を起こすと、麻痺や痛みのため突然寝たきりになることがあります。したがって、早期に発見して治療することは非常に重要です。また、続発性骨腫瘍の症状が初発で当科を受診し、検査の過程で癌が見つかる場合もあります。その場合は、原因の癌となった診療科へスムースに検査・治療が引継ぎできるように連携します。続発性骨腫瘍の治療には、薬物治療、放射線治療、手術療法があります。原発巣の薬物治療はもとより、骨修飾剤(ゾレンドロン酸、デノスマブ)を導入することによって骨腫瘍によって破壊された骨の再生を促します。また、痛みがある場合や骨折の可能性が高い場合は放射線治療を行います。骨折の可能性が高い場合や骨折した場合は、手術療法を行います。骨折部を固定する手術や病変部を切除して人工関節で再建する治療方法があります。
骨腫瘍類似疾患
骨嚢腫や線維性骨異形成などが代表的な疾患で、レントゲンで陰影として発見されますが病理学的には腫瘍性病変ではない疾患です。良性骨腫瘍と同様に無症状の場合は、定期的な画像検査を行い、外来通院で経過をみます。痛みや骨の変形を伴う場合は、手術療法を行います。
軟部腫瘍
皮膚の下や筋肉内、神経や血管から発生する腫瘍で、体のあらゆる部位に発生します。成人以降に発生することが多いです。骨腫瘍と同様に良性軟部腫瘍と悪性軟部腫瘍があり、両者の鑑別は非常に重要です。腫瘍の局在や性状を調べるために、MRIを中心とした画像検査を行います。軟部腫瘍は時として画像診断での良悪性の鑑別が困難なことがあるため、診断確定のために生検を行うことがあります。軟部腫瘍は発生頻度が非常に稀で、診断名も数百種類におよぶことから、軟部腫瘍に精通した整形外科医、放射線科医、病理医が揃っている医療機関で治療を受けるのが望ましいと思います。良性腫瘍の治療は、手術療法が中心で腫瘍のみを切除する単純切除(辺縁切除術)を行います。悪性軟部腫瘍の治療は術前後の化学療法、手術療法、放射線治療など集学的治療が必要です。手術療法に関しても、悪性軟部腫瘍の場合は、再発を防ぐために健全な組織(皮下脂肪、筋肉、骨)に腫瘍を包んで切除する広範切除術が必要です。切除後に生じた骨・軟部組織の再建や術後のリハビリテーションも含めて当科で対応しています。軟部腫瘍に精通していない医療機関で単純切除された悪性軟部腫瘍の方が、当科に紹介されてくることがあります。手術で主要な血管や神経が汚染されていると、最悪の場合、手足の切断を余儀なくされることがあります。軟部腫瘍と診断された場合は、当科にぜひ御相談ください。
※尚、すべての腫瘍手術には、一般的な合併症の他:神経、血管損傷に伴う運動や感覚障害、術後拘縮などを生じるリスクがあります。また、悪性腫瘍の場合は、腫瘍の再発や遠隔転移を生じる場合があります。

手外科班では、上肢に関する疾患を扱っています。上肢とは肩甲骨から手指までを示します。ヒトの手指は機械でも真似できない細かい動作を行い、肩・肘・手の関節は手指を目的の場所に移動させるという働きをしています。そして食事やトイレなどのADL(日常生活動作)から、趣味や仕事といったQOL(生活の質)まで非常に大きな役割を担っています。逆にこれらの関節のうち、どれかひとつでも欠けると不便な生活を余儀なくされます。
上肢に関する疾患は、骨、神経、血管、筋、靭帯、腱といった運動器が対象になります。また、先天疾患などの子供から高齢者の変性疾患まで年齢層も幅広く、その機能的かつ整容的な問題は患者さんそれぞれで異なります。私たちはその希望に応えるべく超音波検査の診断技術から指の直径0.5ミリの血管を縫うマイクロサージャリー、人工関節置換術や手・肘関節鏡(カメラを用いて関節内の診断・治療を行う)まで多種多様な手技をスタッフ:金城政樹、大久保宏貴、仲宗根素子、金城忠克の4名と専攻医で日々研鑽しています。
※尚、すべての手外科手術には、一般的な合併症の他、神経、血管損傷に伴う運動や感覚障害、術後拘縮などを生じるリスクがあります。
上腕骨外側上顆炎(テニス肘)
テニスプレーヤーに多いことからテニス肘と呼ばれることもあります。症状は手を伸ばして物をつかんで持ち上げる、タオルを絞るといった動作で肘の外側が痛むことで、初期には安静時の痛みはありません。
原因は指や手を伸ばす筋肉が肘の外側についており、上述した動作を繰り返すことでその部位に炎症を起こして痛みだし、慢性化することもあります。主に短橈側手根伸筋腱が付着する部位で障害を受けます。ストレス検査(Thomsenテストなど)で負荷をかけて症状を誘発されれば診断されます。超音波検査やMRIでその程度を評価します。
治療はまずはストレッチや安静、装具装着、薬物投与などの保存治療を行います。半年の保存治療で多くの方はよくなりますが、改善しない場合は手術を検討します。手術には皮膚切開する方法と関節鏡視手術の2つがあります。
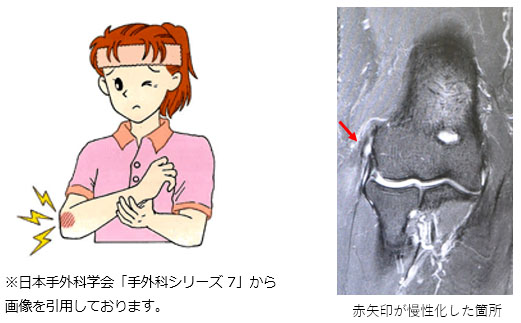
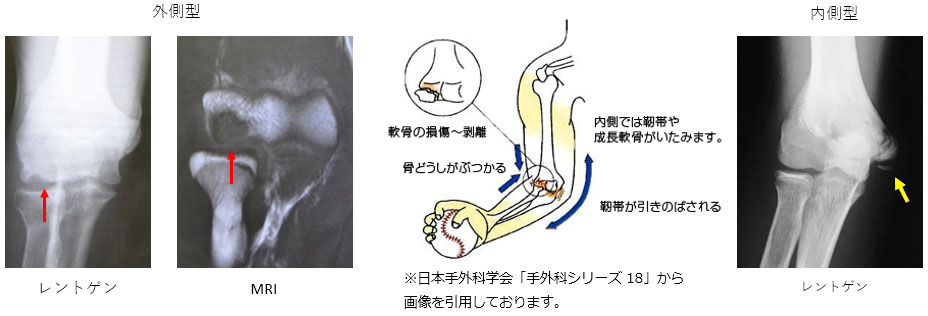
野球肘(外側型:離断性骨軟骨炎、内側型:内側上顆障害)
繰り返しボールを投げることよって肘にかかる負担が過剰になり起こる疾患です。野球だけでなくハンドボールや体操で起こることもあります。小学生高学年では内側の痛み(内側の靭帯が骨が引っ張られて損傷)、中学生では外側の痛み(外側型で骨同士がぶつかって、骨・軟骨が損傷)がみられます。先のスポーツ経験者で肘の痛みがある場合に疑われ、レントゲン、超音波検査、MRIなどで診断されます。
治療は投球の禁止、肘の安静が行われます。全身のバランスが崩れると起こるとも考えられ、ストレッチなど全身の調整が必要です。肘の痛みが改善しても、治癒する前に投球を再開すると症状は悪化していきます。その場合は手術が必要となることもあります。外側型(離断性骨軟骨炎)では骨を釘のように移植したり、肋軟骨や膝の軟骨を移植します。
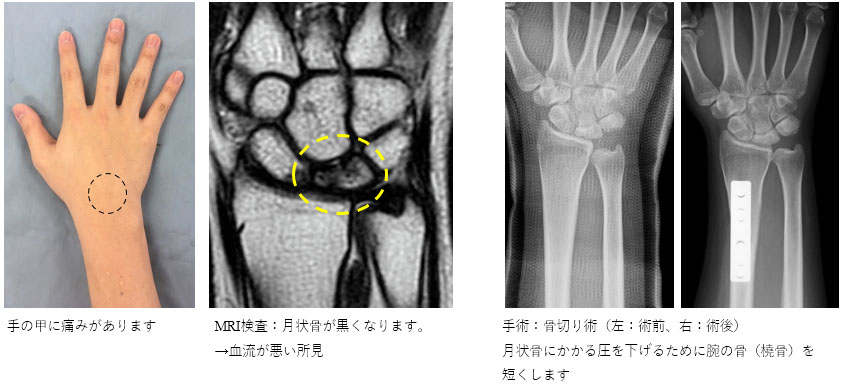
キーンベック病
手首(特に手の甲)に痛みを生じる病気です。手首の小さな骨(月状骨)の血流が悪くなることが原因です。手をよく使う仕事に従事している方に多いといわれていますが、明らかな原因は不明です。徐々に血流が悪くなり骨がつぶれて強い痛みが出現します。つぶれてしまうとレントゲン検査でも診断が可能ですが、つぶれる前はMRI検査が必要になります。年齢にもよりますが早期ではギプスや装具で血流の改善が期待できます。進行すると手術が必要になります。手術は複数ありますが、患者さん自身の骨の形状・長さ、つぶれの程度に応じて選択しています。
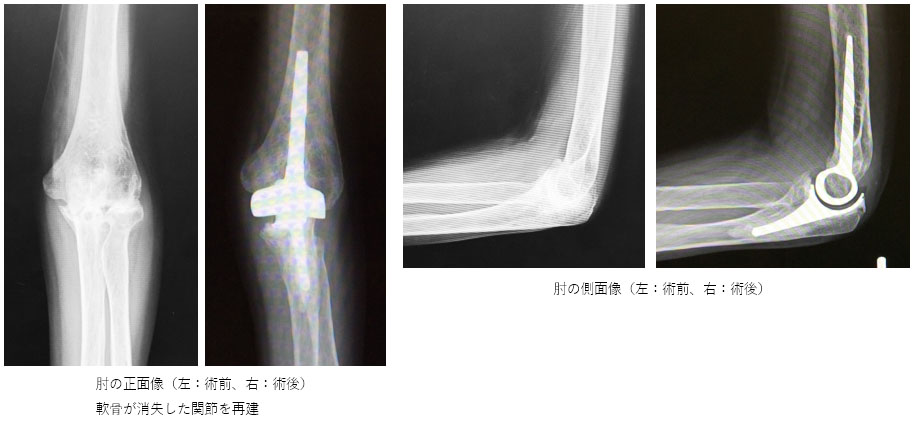
人工肘関節置換術
肘の痛み・動きが悪い・ぐらぐらするなどの症状がある患者さんに行う手術です。関節リウマチの患者さんに行うことが多いですが、骨折後の変形や高齢者での重症な骨折の患者さんに対しても行います。肘は体重がかかる関節ではないので膝や股関節(あしの付け根)の人工関節と比べると頻度は少ないですが、痛みが軽くなって・日常生活に支障ない動きが得られます。
ただし、人工関節は、緩みや感染・脱臼などの問題点もあります。その点を十分にご理解いただき手術を行ってます。
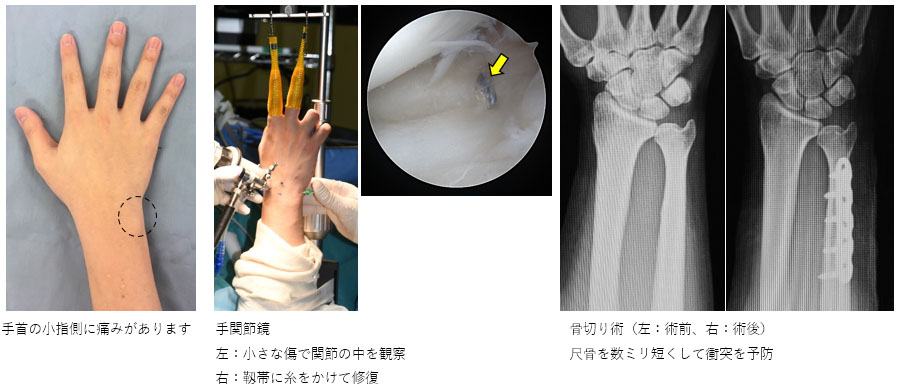
手関節尺側部痛
手首の小指側に痛み(下図)が生じることです。二本ある腕の骨(橈骨と尺骨)をつなぐ靱帯の損傷、手首を動かす腱の腱鞘炎、小指側の骨(尺骨)が長くて骨が衝突すること、などによって痛みが出現します。装具やステロイド注射が有効ですが、それでも症状が改善しない場合は手術が必要になります。まず、小さな関節のカメラ(手関節鏡)で靱帯や骨の状態を観察し、的確に診断・評価します。損傷の程度によって靱帯の修復、腱鞘切開、短縮骨切りなどの手術を選択します。
先天性近位橈尺骨癒合症
肘の近くで前腕の2本の骨(橈骨と尺骨)がくっついている(癒合している)ため、手のひらを表裏に返すこと(前腕回内外運動)ができない生まれつきの疾患です。
多くは手のひらが下を向いた状態で固定(回内強直)されており、3~5才ごろ「ちょうだいができない」「お茶碗がうまく持てない」などの症状に両親が気が付くことが多いです。
両手の場合や片手でも回内強直が強い場合は5~8才ごろに手術を行います。術前に骨の変形をコンピューターで計測し、患者さんに応じた手術の計画を立てています。手術では癒合している2本の骨を分離し、骨を切って金属で固定して、再び癒合しないよう脂肪を間につめる手術を行っています。この手術により、平均80°程度の前腕回内外運動ができるようになります(正常では160°~170°)。当院はこのような手術を行える全国でも限られた施設の一つで、年間5例ほどの手術を行っています。

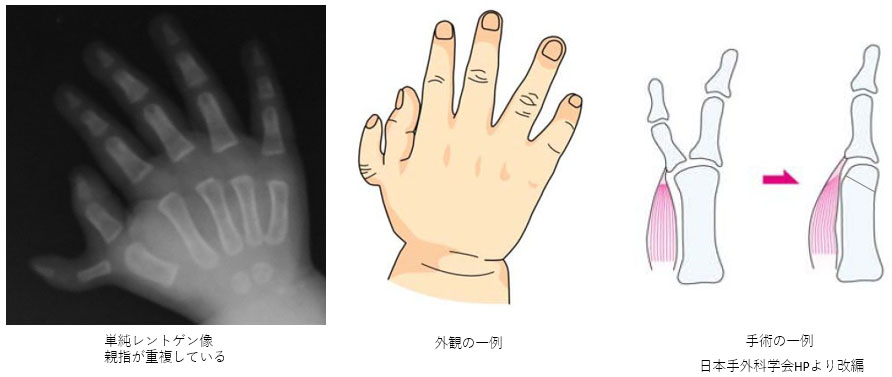
多指(趾)症
生まれつき、指の数が多い疾患です。手では親指側に見られることが多く、足では小指側に見られることが多いです。指が完全に分かれたものや、部分的に分かれたもの、余分な指(余剰指)が非常に小さくぶらぶらしているものなど、形は様々です。
一般的に1~3才ごろに余剰指を切除する手術を行います。本来の指の機能が不十分な場合、余剰指から筋肉や腱を移動させる手術や、骨を切って角度を調節する手術を同時に行います。成長にともない、爪や指の変形、機能障害が見られることもあるため術後も定期的な診察が必要です。
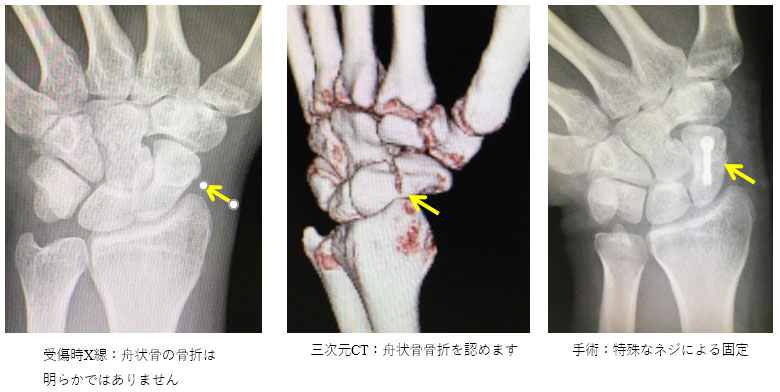
舟状骨骨折
舟状骨は手関節部の手根骨の一つで、スポーツや交通事故などで手のひらをついたときに骨折を生じることがあります。レントゲンでは骨折線が見えにくく、見逃されてしまうこともあり、骨折が疑わしい場合はCTやMRIで診断します(図)。血行が悪く、非常に治りにくい(骨癒合しにくい)骨折の一つです。早期に発見された場合、ギプス固定で骨癒合が期待できますが、長期間の固定が必要となります。最近では特殊なネジによる固定を行って治療期間を短縮することも積極的に行っています。
放置されて偽関節(骨折部位が癒合せず、関節のように動くもの)になると、手首の関節の変形が進行し、痛みの出現と動きがわるくなるので骨移植を要する手術が必要になります。
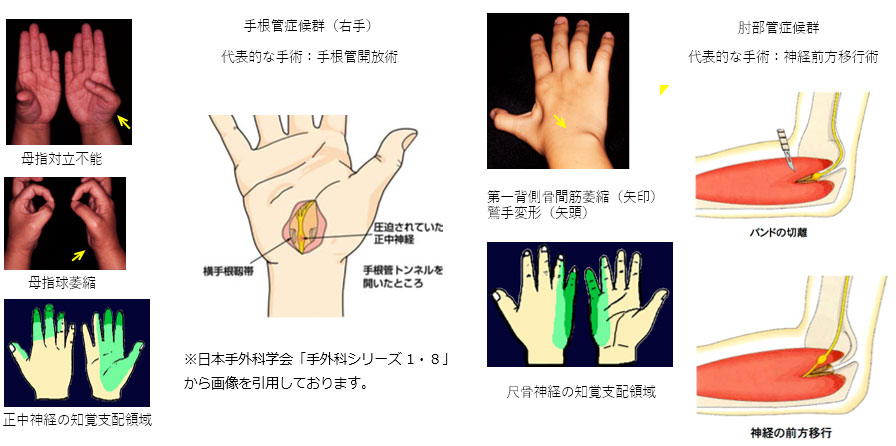
絞扼性神経障害
神経への機械的に圧迫や慢性的な摩擦による結合組織の増殖で、神経に循環障害を来すことで生じます。早期はしびれ感や痛みがありますが、進行すると知覚消失や運動麻痺・筋肉がやせてくることもあります。代表的なものに手根管部での正中神経障害である手根管症候群や尺骨神経溝部での尺骨神経障害である肘部管症候群があります。
装具による絞扼部位の安静や絞扼部位へのステロイド注射で症状が改善しない場合、手術による絞扼部位の切離開放や神経剥離術が必要になります。
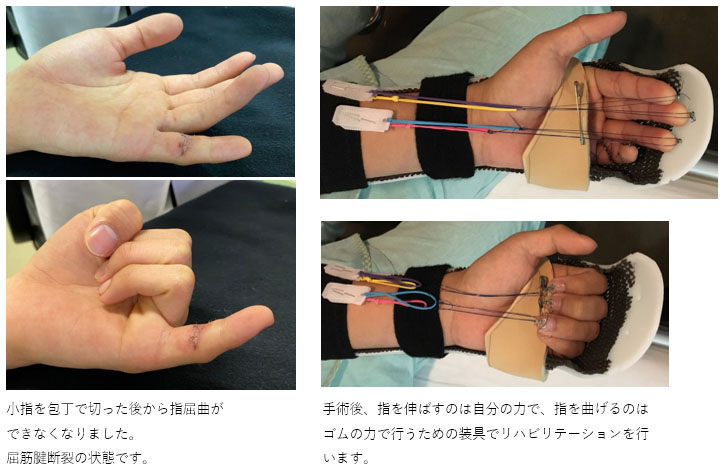
屈筋腱損傷
包丁などで指を曲げる腱(屈筋腱)が切れると、指を曲げることができなくなります。自然治癒はないので機能の回復には切れた腱を縫合する手術が必要になります。手術後の問題点は①指を動かさないと腱が周りの組織と癒着する、②無理に動かすと縫合した腱が切れる、ことです。
そのため手術後は縫合した腱に過度な負荷がかからないように注意しながら動かす専門的なリハビリテーションが必要となります(図)

小児整形外科では、整形外科が担当する骨や関節、筋肉、神経の疾患の中で、子どもに特有なものを治療します。生まれたときからあるいは脳や染色体の異常により、手足が変形していたり、関節が硬いあるいはゆるかったり、手足の動きや脊椎に変形が生じたりすることがあります。また成長とともに手足が曲がったり、手足の長さが異なったり、歩行がおかしくなったりすることもあります。その一方で成長軟骨付近の怪我などでは、治療の際に通常の怪我とは異なった注意が必要なこともあります。これらのように、子ども特有の手足や脊椎の病気を専門的な医師が診療し、さらに専門的な治療が必要な場合には、他のグループや診療科、必要に応じて県内外の病院とも連携して治療を行います。
※乳児股関節検診・運動器検診後の二次検診を受け入れています。
(診察日:毎週月曜日午後14時~。 整形外科外来に電話で予約 してください)
※沖縄県立八重山病院、沖縄南部療育医療センター、名護療育医療センターにおいて、毎月小児整形外科専門外来を行っています。
リハビリテーション(リハ)は主に心臓や脳、呼吸、がん、運動器(骨や関節、筋肉、神経)に分かれており、整形外科のリハグループでは主に運動器に関係する患者さんの治療を担当します。手足や脊椎に異常がある患者さんに、義足・義手や装具の処方や調整、また筋肉の緊張が強く、困っている患者さんには、これを和らげる治療などを行います。
お困りの方は、お気軽にご相談ください。
先天性内反足(せんてんせいないはんそく)
出生時に足が内方・下方に曲がり、容易に整復できない状態で、できるだけ早く治療を開始します。ギプスを用いて徐々に矯正し、必要があればアキレス腱を切る手術を行います。その後両足を外側に開いた状態を保持した装具を装着します。1歳頃、歩行開始時に足の裏全体が地面に着くことを目標に治療を行います。装具は夜間を中心に4歳頃まで装着します。
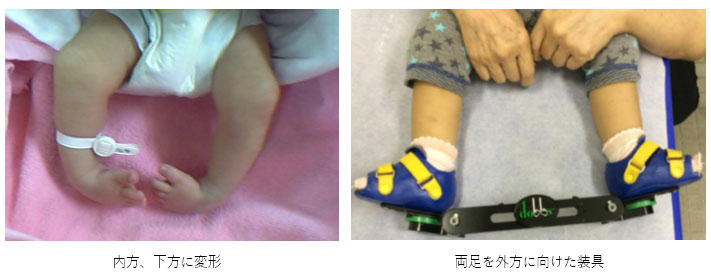
※治療後も変形が残存したり、成長と共に再発したりするリスクがあります。
X脚やO脚
乳児期や幼児期には下肢がO脚やX脚、うちわ歩行となる場合があり、その多くは病的なものではありません。しかし徐々に悪化する場合や他の病気を合併する場合は、病院でのレントゲン検査が必要です。当院では成長軟骨での成長を部分的に抑える手術を行っています。この手術は身長の伸びが小さくなるにつれて効果が少なくなります。また2年毎に手術を行わなければなりませんが、小さな傷で、骨も切らないため、術後の回復が早く、金属が入っている状態でも運動は可能です。
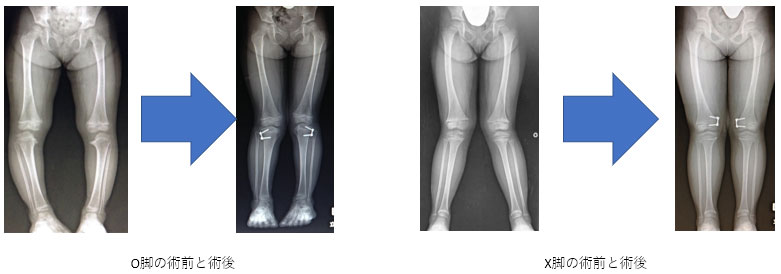
※治療後も変形が残存したり、成長と共に再発したりするリスクがあります。
脚長不等(脚(あし)の長さが違う)
生まれつき脚の長さが異なる場合は股関節脱臼等がないか調べます。何らかの病気が原因で脚の長さの差が大きい場合には、その程度や年齢により装具(補高)や手術を行います。脚の長さの差が小さい場合や治療による傷が目立つのを気にする場合、長い方の脚の成長軟骨での成長を調整する手術が行われる場合があります。差が大きい場合、短い脚を長くする脚延長術が行われます。この手術は皮膚に数本のピンを指し、体の外に器械を取り付け、徐々に骨を伸ばしていく治療です。変形と延長を同時に行うことも可能で、骨を伸ばした部分が体重に支えられるほどに強くなれば、器械を取り外します。最近は延長が終わり、骨が強くなるまで待たずに、体内に金属プレートを挿入し、体の外に器械を取り付ける期間を短くする工夫を行っています。
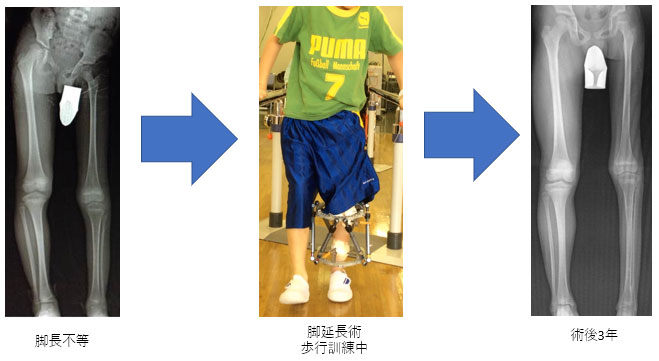
※治療後も足の長さが異なったり、成長と共に差が拡大するリスクがあります。
発育性股関節形成不全(いわゆる先天性股関節脱臼)
乳児期に見られる股関節脱臼では股関節を包む袋や靭帯は傷んでいないため、痛みがありません。股の開きが悪い(開排制限)、脚の長さや太もものしわが左右で違うなどの異常で見つかります。乳児健診(4ヵ月、10ヵ月)の際に指定された医療機関の受診を勧めれられましたら、必ず二次検診を受けるようにしてください。
股関節脱臼と診断されたら写真のような装具(リーメンビューゲル装具)による治療を行い、もしも脱臼が整復されなければ入院し、牽引治療を行います。それでも整復されない場合、または整復されても股関節の状態によっては手術が必要な場合があります。
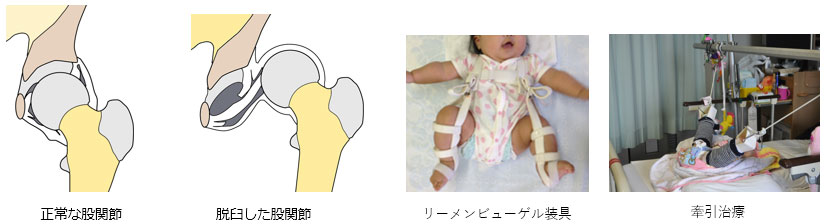
※治療後も股関節の亜脱臼や臼蓋形成不全(骨盤側のかぶりが悪い)が残ったり、成長と共に悪化するリスクがあります。
ペルテス病
明らかな原因は不明ですが、小児の大腿骨頭に血液が流れなくなり、壊死してしまう病気です。この壊死した部分は徐々に修復されますが、修復が完了するまでに2年くらいかかるため、その間に骨頭がつぶれないように治療が必要です。装具を装着し、骨頭のつぶれやすい部分に体重をかけないように股関節の中に深く入れる方法、あるいは大腿骨の骨切り手術により血流がある部分を体重がかかる部分に移動する方法があります。
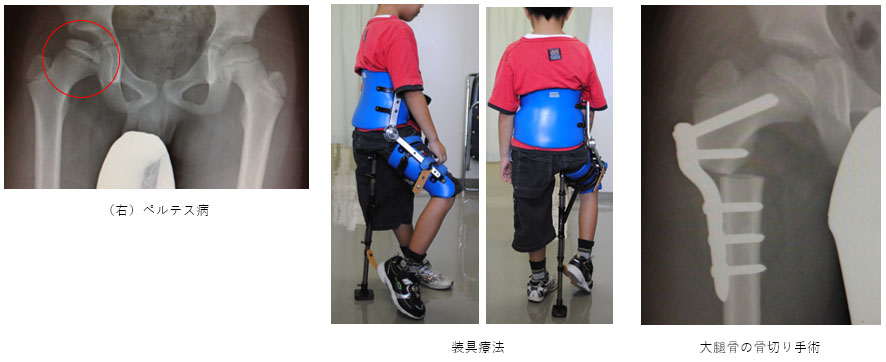
※治療後も大腿骨頭の変形が残存したり、成長と共に悪化したりするリスクがあります。
骨形成不全症(こつけいせいふぜんしょう)
骨のコラーゲンの異常により、生まれつき骨が弱く、折れやすい病気です。いくつかのタイプに分かれており、小児科による薬物療法が行われます。骨折や骨の変形の予防・矯正に対して手術が行われます。
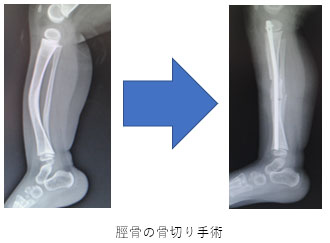
※手術後も変形が残存したり、成長と共に再発したりするリスクがあります。
上下肢の痙縮(けいしゅく)、痙性斜頸(手足、首や背中の筋肉の緊張)
筋肉の異常な緊張により手足の関節の動きが制限されたり、姿勢や歩行の異常、床ずれや日常のケアが困難だったりする患者さんに対する治療には、緊張の強い筋肉に対するボツリヌス毒素の注射や腱を伸ばす手術、脊髄への薬物を持続して注入する治療があります。当院の入院患者さんに対してこのような治療を行っております。重度の障がいを持つ患者さんの治療は県内の他の医療機関と連携して、リハや治療を行っております。
※治療後も緊張や変形が残存したり、成長と共に再発したりするリスクがあります。
当院入院で四肢や体幹に障がいを持つ患者さんや県内の先天性四肢欠損の患者さんに対して、医師、療法士、義肢装具士など、多職種が参加して義肢や装具の検討や処方、リハ、勉強会等を行っています
琉球大学医学部生に対して整形外科講義以外にも大学病院や障がい児者施設において小児整形外科やリハビリテーションの臨床実習を行います。整形外科やリハ科専行医に対して外来診療や手術、痙縮治療、義肢装具カンファレンス、等、小児整形外科およびリハ診療に関する多方面の指導を行います。
小児整形外科領域は稀少な疾患や治療に悩む場合も多く、沖縄県内の小児整形外科医師間で連携して診断や治療を行っています。
| 大湾一郎 | 沖縄赤十字病院 |
|---|---|
| 池間正英 | 沖縄県立中部病院 |
| 久光淳士郎 | 沖縄こどもとおとなの整形外科 |
| 神谷武志 | 琉球大学病院 |
| 金城健 | 沖縄県立南部・こども医療センター |
| 山中理菜 | 豊見城中央病院 |
| 大島洋平 | 沖縄県立南部・こども医療センター |
症例検討会(2/年)沖縄小児整形外科講習会(1/年)

スポーツ・リウマチ班は、今年度新たに発足しました。
現在県内にはバスケットボール、サッカー、野球とプロスポーツチームがあります。沖縄県では市民マラソン大会、トライアスロン、ツール・ド・沖縄、プロゴルフツアーなどスポーツに関するイベントが多く開催され、小中高大学生においても球技、格闘技、マリーンスポーツなどスポーツの盛んな地域でその種類も様々です。
私たちはスポーツ障害やスポーツ外傷に悩み苦しむ方に対して治療はもちろんのこと、トレーニング、リハビリテーションやその予防の推進にも貢献して参ります。関節リウマチに対しては現在も内科的治療、外科的治療を行っています。今後はこれまで沖縄で施行していなかった人工足関節置換術を導入します。現在スタッフは、東 千夏、当真孝、上原史成、比嘉浩太郎、屋比久博己の5名とレジデント(整形外科専攻医)で構成しています。多様性が求められる分野ですので、フットワーク軽く、気持ちは熱く、沖縄県民のお力になれるような医療を提供致します。
関節リウマチ
中高年の女性に多い自己免疫性の疾患です。自分の免疫が異常に働き、軟骨や骨が破壊され関節変形が起こる疾患です。放置すると関節破壊がどんどん進行し、最悪の場合寝たきりになります。また、関節変形だけでなく肺疾患、腎障害や心血管障害を合併することもあります。以前は良い治療薬がなく、変形した関節の機能を回復させるため人工関節に置換する外科的治療に頼っていました。近年は疾患活動性をコントロールできる治療薬が数多くあり、発症から10年経ってもほとんど関節変形が起こらないくらいまでの内科的治療ができるようになりました。内科治療を行っても関節変形が起こることがあるので、変形し疼痛の強い関節に対しては、人工関節置換術、関節形成術や関節固定術など疼痛と機能を改善する手術療法を行います。
変形性膝関節症
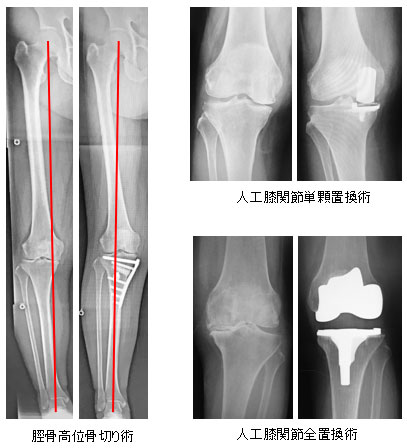
膝関節の軟骨が摩耗し変形していく疾患です。高齢化社会を迎え膝痛で悩む患者さんは増加しており、現在、変形性膝関節症の患者数はわが国で1000万人を超えるともいわれております。治療はまずリハビリテーションや関節注射(ヒアルロン酸)、内服(痛み止め)、装具療法(膝の装具や足底板)などの保存療法を行いますが、保存療法で改善しない場合は手術療法を行います。手術療法には大きく分けて自分の膝関節を温存する「膝周囲骨切り術」と膝関節を金属などの人工物に置換する「人工関節置換術」があります。膝周囲骨切り術は膝関節の変形の程度が軽度から中等度で膝の動きがよく、活動性が高い比較的若い(50代、60代)方に行います。人工関節置換術は膝の変形が進行し、関節の可動域制限や筋力低下を認める方、70代から80代の激しいスポーツや労働をしない方に行います。近年の医学の進歩は目覚ましいものがありどちらの手術も患者さんの満足度は高い手術となっています
スポーツ外傷
脱臼
転倒や転落で、上肢や下肢の関節がはずれる外傷です。脱臼した関節は速やかに整復(元の関節に戻す)しなければ、整復困難になり習慣性脱臼へ移行します。また脱臼を放置すると関節によっては神経麻痺を起こします。脱臼を整復した後はギプスや装具で固定します。良い時期にリハビリテーションで関節を動かし筋力訓練を行います。
骨折
転倒や転落で、上肢や下肢の骨が折れる外傷です。骨折部のズレが少ない場合にはギプスや装具で保存療法を行います。良い時期にリハビリテーションで関節を動かし、筋力訓練を行います。骨折部のズレが大きい場合には、骨をいい形にして金属のプレートや髄内釘で固定する手術療法を行います。固定性が良好なら、早期のリハビリテーションが可能になります 。
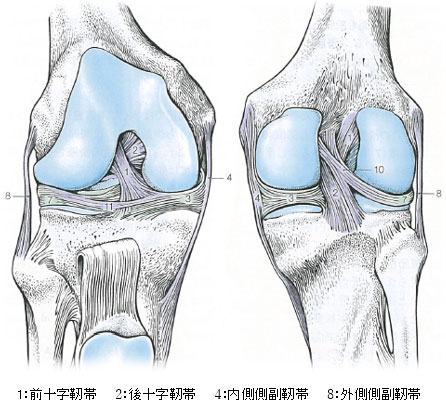
膝周囲靭帯損傷
膝には内側側副靭帯(MCL)、外側側副靭帯(LCL)、前十字靭帯(ACL)、後十字靭帯(PCL)があります。これらの靭帯は人との接触での転倒、無理な内返しや外返しなどの捻り動作、方向転換で踏ん張った際に損傷することがあります。軽度のMCL、LCL、PCL損傷は保存治療で治癒する場合もありますが、ACL損傷や複合靭帯損傷(複数の靭帯が損傷する)は手術療法を要します。ACL損傷に対しての手術は、関節鏡(太さ6mmのカメラ)を用いて自分の膝屈筋腱や膝蓋腱を移植して靭帯再建術を行います。
半月板損傷
膝の捻り動作や靭帯損傷に合併して起こる外傷です。保存治療では治癒しないことが多いため、基本的に手術療法の適応です。関節鏡を用いて切れた半月板を縫合する手術を行いますが、半月板の変性が高度だと切除術を行うこともあります。半月板がない状態の膝は、将来変形性膝関節へ移行する可能性が非常に高いので、出来るだけ縫合術を行っています。

軟骨損傷
靭帯損傷や半月板損傷に合併して生じることが多く、軟骨は再生しない組織なので基本的には手術を要します。体重がかかる部位の軟骨損傷に対して、損傷した部位に骨と軟骨を円柱状に移植する方法が一般的ですが、当院では自家軟骨培養移植術(JACC)という再生医療も可能です。
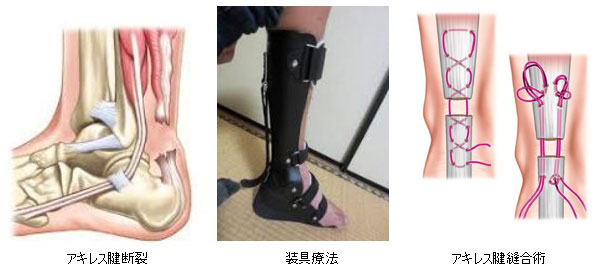
アキレス腱断裂
急な走り出しや、方向転換で受傷します。中高年に多く、10~20代の若年者には少ない外傷です。受傷の際、後ろからアキレス腱を蹴られたような感覚があり、その後歩行ができなくなります。治療は足関節(足首)を底屈位でギプス固定し、6~8週程かけて徐々に底屈していく保存治療と、断裂したアキレス腱を縫合する手術療法があります。
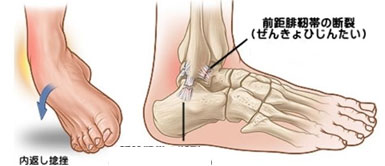
足関節周囲靭帯損傷
スポーツ外傷で一番多い外傷が外側靭帯損傷で、足関節(足首)を内返しすることで受傷します。治療はギプス固定の後、装具療法・リハビリテーションの保存治療でほとんどが治癒しますが、初期固定を行わなかった場合や治療の後に関節不安定性が残ると手術になります。手術は靭帯を縫合する方法と靭帯付着部に再縫着する方法があります。
肩関節脱臼
肩の骨(上腕骨頭)が正常な位置から完全に脱臼している状態です。投球動作や転倒など外傷性によって起こります。上腕骨と関節窩をつなぐ靱帯が切れることが多く、脱臼を繰り返すことがあります。中高年では腱板断裂を合併することがあります。脱臼を繰り返す場合、再脱臼の危険性が低い場合は鏡視下に、高い場合には直視下に損傷した靱帯・関節唇を関節窩に再縫着する手術を行います。
肩腱板断裂
肩を動かす腱の損傷です。加齢による腱の変性や繰り返す肩関節への負担が原因となって腱が切れることが多いですが、外傷性(転倒後など)に切れる場合もあります。肩腱板断裂そのままにしておくと、進行して腕が上がらなくなることもあります。手術では小さな断裂では関節鏡を用いた手術を行いますが、断裂が大きくなると筋腱移行術を併用しなければいないこともあります。さらに進行して上腕骨頭の軟骨損傷起きている場合には、人工関節置換術が必要になります。
変形性肩関節症
肩関節の軟骨がすり減ってしまった状態です。原発性に起こることもありますが、肩の外傷(脱臼、骨折、腱板断裂等)が原因となる続発性に起こることもあります。治療は内服や、ヒアルロン酸の関節内投与を行いますが、効果が小さい場合には人工肩関節置換術を行います。
スポーツ障害
スポーツで繰り返す動作によっておこる傷害。
野球障害
野球障害(投球障害)とは野球などの反復する投球動作により、疼痛が生じたり、力が入らなくなったりする症状が生じた状態で、肘や肩に多く生じます。投球障害の原因として、肘関節では内側側副靭帯損傷(内側型野球肘)が多く、小児期では上腕骨離断性骨軟骨炎(外側型野球肘)が多く認められます。肩関節では腱板損傷、関節唇損傷、前下方関節唇損傷(Bankart損傷)、上腕三頭筋付着部炎(Bennett損傷)が多く認められます。また、投球動作はワインドアップからフォロースルーまで、足関節、膝関節、股関節、腰椎、肩関節、肘関節へと力が連動した動作であり、それぞれの関節の障害が投球障害と関係しています。治療は基本的に安静と正しいフォームの指導になりますが、靱帯断裂や軟骨損傷が認められた場合には、手術療法を行うこともあります。
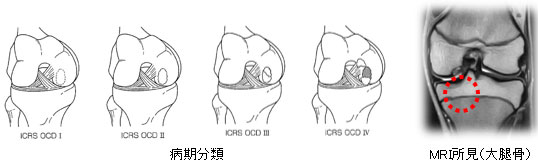
離断性骨軟骨炎
関節面の軟骨下骨の一部が分離し、進行すると骨と軟骨が一緒に剥がれ落ちて関節内に遊離体を形成する疾患で、膝、肘、足関節に多い障害です。活発なスポーツしている思春期に多い疾患です。分離していない軽症なら運動制限をしますが、進行すると分離部を固定するための骨釘移植などの手術を要します 。
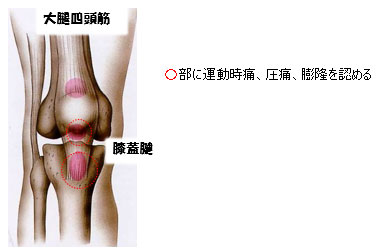
ジャンパー膝 (オスグッド・シュラッター病、シンディン・ラーセン・ヨハンソン病)
太ももの前面にある大腿四頭筋のオーバーユースによる障害で、膝周囲の痛みを生じる障害です。障害される部位によって疾患の名称が異なります。膝蓋腱の脛骨(すね)付着部に障害が出現するとオスグッド・シュラッター病、膝蓋腱の膝蓋骨(膝のおさら)付着部に障害が出現するとシンディン・ラーセン・ヨハンソン病といいます。症状は腱付着部に運動時痛、圧痛、膨隆を認め、レントゲン像では骨化異常を生じます。治療は運動制限と大腿四頭筋のストレッチ、股関節・足関節周囲のストレッチを行います。
シンスプリント
繰り返しのランニングやジャンプなどで起こり、下腿(すね)遠位1/3の内側に疼痛を生じます。症状は鋭い痛みというよりは鈍痛で、運動時や運動後に痛みを感じます。基本的にはオーバーユースが原因なので、治療は運動制限と膝、足関節のストレッチを行います。
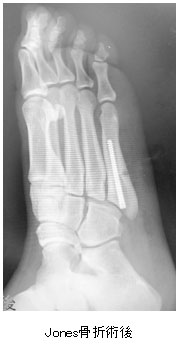
疲労骨折
オーバーユースの結果として微小なストレスが継続的に加わることによって、骨折をきたします。主に下肢が多く、第5中足骨(Jones骨折)、足関節内果、脛骨、大腿骨頸部、足舟状骨などに起こります。骨折の多くはスポーツの制限やギプスなどの外固定、松葉杖による免荷(体重をかけないこと)で治癒することが可能ですが、難治性の骨折の場合、手術を要します。疲労骨折の再発予防には練習強度や頻度の見直し、や患者さんの体特性(関節が硬い、筋力のアンバランス)についても再調整が必要です。リハビリテーションや、トレーナーとの協力が不可欠です。
足底腱膜炎
つま先から踵まで、足底にある厚い膜を足底腱膜と言い、その膜が付着している部位で炎症を起こし疼痛が出現します。原因はマラソン、ハイキング、長時間の立ち仕事などで、症状は歩き始めの1歩目で足の裏の激痛、起床時に足の裏を床につけると激痛、踵の骨の内外側に激痛、など踵に体重をかけると鋭い痛みを感じます。治療はストレッチ、足底挿板、注射などがあります。

皆様、ご存じですか?沖縄県の人口140万人の中で、ひざの悪い人は30万人、太ももの付け根にある股関節の悪い人は5万人もいると言われています。その中で、沖縄県内の病院で人工膝関節置換術は年間1200件、股関節は560件程度しか行われていません。我慢強いウチナーンチュは痛みに我慢して生活し、人工関節置換術の恩恵を受けていない方が多いのです。
私たちは、人工関節認定医である 仲宗根哲、石原昌人、翁長正道と専攻医の先生の4人でグループを結成し、股関節や膝関節が悪く、軟骨がひどく痛んでいる患者さんに対して人工関節置換術を行っています。
私たちの人工関節置換術のコンセプトは、できるだけ低侵襲手術や合併症予防対策を行い、早期社会復帰を目指すことです。私たちグループは、湘南鎌倉人工関節センターで習得した低侵襲人工股関節置換術や、大阪大学で研究した人工関節の正確な設置の手法を用いて、独自のデバイスを開発し正確な人工関節の設置を行い、早期リハビリテーションのプログラムを行い、患者のQOLに着目した人工関節置換術を行っています。
また、これまで琉球大学や連携施設では骨盤骨折に対する治療体型が確立していませんでした。骨盤骨折は治療に非常に難渋し、熟練した技術が必要です。さらに、交通事故や転落事故などの大きな怪我を伴っており、救急、循環器、内科、麻酔科の先生方の協力が必要です。私たちが中心となり、連携病院と協力し、骨盤骨折の治療体系を作る必要があると思っています。琉球大学と中部徳洲会病院では、術中CT撮影や血管内手術が可能なハイブリッド手術室があり、骨盤骨折の治療に取り組んでいます。
私たちは、地域の基幹病院と連携しつつ、八重山や宮古などの離島を含めた沖縄全体の股関節や膝関節の人工関節置換術診療や骨盤骨折の治療に対応したいと思います。人工関節により疼痛が緩和され、痛みの少ない生活が送れるように日々努力したいと思います。骨盤骨折の手術適応を判断し、難渋する治療にチームで取り組んでいきたいと思います。
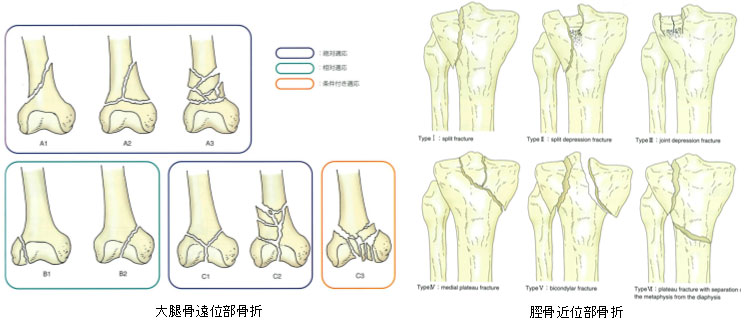
変形性股関節症
変形性股関節症とは、なんらかの原因で股関節の軟骨がすり減り、痛みが生じる疾患です。原因の明らかでない原発性と呼ばれるものと外傷(ケガ)や寛骨臼形成不全、大腿骨頭壊死症、関節リウマチなどが原因である続発性変形性股関節症があります。日本では、約9割が寛骨臼形成不全症に続発する変形性股関節症です。1割弱が大腿骨頭壊死症や関節リウマチが原因の続発性変形性股関節症で、原発性の変形性股関節症は比較的稀です。
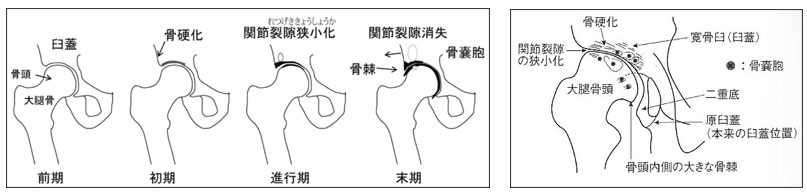
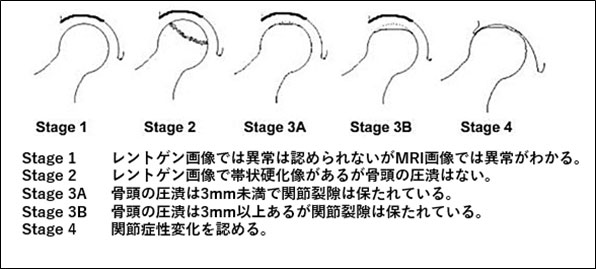
寛骨臼形成不全症による変形性股関節症は、下の図のように、その進行の程度で4つに分けられます。変形性股関節症の前段階である前期股関節症、関節裂隙の狭小化や寛骨臼や大腿骨頭の変化が生じ始める初期股関節症、部分的な関節裂隙の消失や骨棘、嚢胞が生じる進行期股関節症、関節裂隙の消失や股関節の著明な変形を生じる末期股関節症です。障害のある股関節は、動かすと痛みが出ることが多いです。関節の軟骨がすり減っていくと、炎症を起こしやすくなり、さらに痛みを生じます。軟骨が消失し、骨と骨がぶつかり始めると、さらに痛みは強くなります。足をひきずったり、足の長さが短くなったり、動きが悪くなったりします。痛みのために長い距離の歩行や日常生活動作(床からの立ち上がり、靴下をはくなど)が難しくなります。
手術以外の治療(保存療法)について
1) 薬物療法
近年、さまざまな痛み止めが販売されており、効果の程度、効果持続時間、副作用は、薬や個人によって様々です。いずれの薬も痛みや炎症を一時的に抑える効果が主な対症療法であり、軟骨を再生したり、変形が治癒したりするような役割はなく、原因療法ではありません。どの程度痛みが緩和されるかが、手術に踏み切る目安になることがあります。
2) 体重減量・杖使用
股関節には、歩行中などに体重の3~5倍の力が瞬間的に股関節に働きます。そのため体重減量や杖の使用は股関節にかかる負担を大きく軽減します。
3)運動療法・物理療法
リハビリテーションで、筋力トレーニング、可動域訓練、歩行訓練は重要です。また温熱療法、電気療法、超音波療法なども疼痛を緩和するために有効です。
手術の目的・必要性・有効性
上記のような手術以外の治療(保存療法)でも痛みが緩和されず、日常生活が制限されるならば、手術療法を考慮します。手術療法には、股関節を切除して人工関節に置き換える手術(人工関節全置換術)と股関節周囲の骨を切る手術(骨切り術)があります。
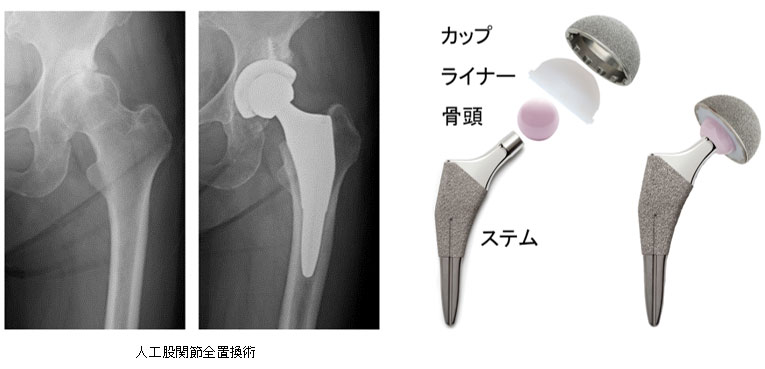
人工股関節全置換術
人工股関節置換術は、股関節を人工物に置き換える手術であり、他の治療法よりも優れていると考えられたときに人工股関節全置換術を決定します。人工股関節は、カップ、ライナー、骨頭、ステムからできています。カップの外側は金属、内側はプラスチック(超高分子量ポリエチレン)のライナーでできていることが多く、カップ全体がプラスチックでできているものや金属のみでできているものもあります。金属カップにセラミックインサートをはめこむカップもあります。ステムは骨頭を大腿骨に固定する橋渡しをしており、金属でできています。骨頭はセラミックまたは金属でできており、ステムに接続します。骨頭がカップに組み込まれれば、滑らかでほとんど摩擦のない動きが得られます。
他の手術療法(骨切り術)
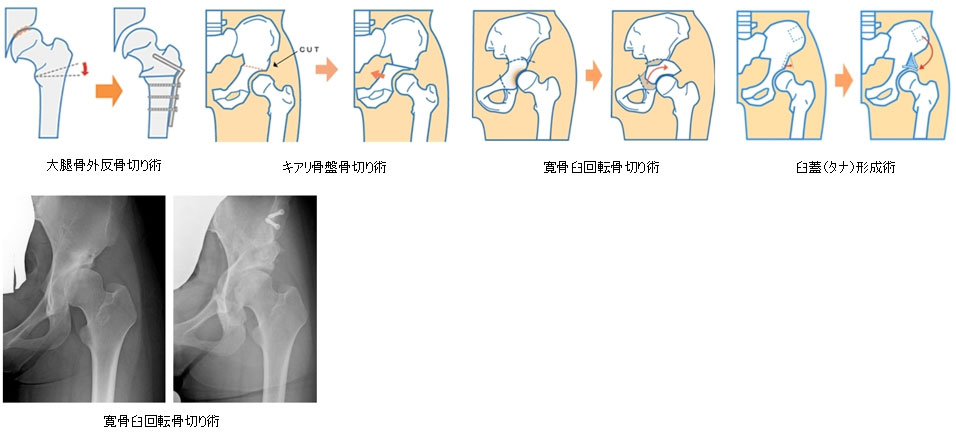
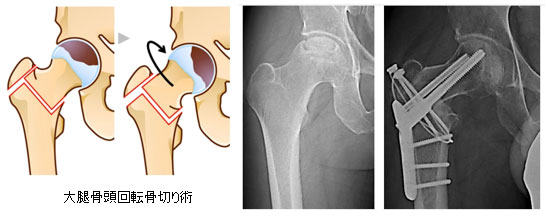
骨切り術は、寛骨臼回転骨切り術やキアリ骨盤骨切り術、臼蓋形成術、大腿骨の外反骨切り術、内反骨切り術などがあり、年齢、生活様式や職業、股関節の形態、適合性や進行度などを検討して決定されます。股関節の体重がかかる部分を移動させ、股関節を温存する手術です。骨切り術の主な手術適応は、年齢が若く、関節軟骨が十分残存していることです。
琉球大学整形外科では、年齢が比較的若く、十分に軟骨が残存した進行期変形性股関節症に対しては寛骨臼回転骨切り術を行っています。大腿骨の骨を切る手術も同様に、関節軟骨が残存している患者さんに行うことがあり、子供の股関節疾患に適応されることが多いです。関節軟骨が十分に残存し、大腿骨側の問題として大腿骨頚部の変形や大腿骨頭が扁平化している場合に手術を適応しています。
変形性膝関節症
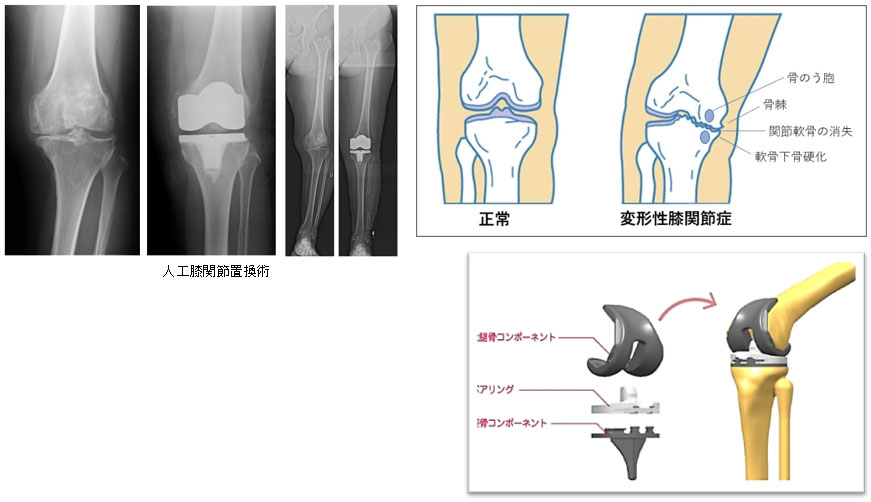
変形性膝関節症も何らかの原因で膝関節の軟骨がすり減り、膝関節の痛みを生じる疾患です。日本人は内反膝(O脚)の方が多く、膝の内側に負担がかかり、加齢とともに軟骨がすり減っていく方が多いといわれています。また骨折などの外傷後や、関節リウマチなどが原因で膝関節の軟骨がすり減る方もいます。関節軟骨が消失し強い痛みと日常生活に大きな制限がある方で、保存的治療で改善が得られない場合は人工膝関節置換術が行われます。
人工膝関節置換術
人工膝関節は、大腿骨・脛骨側のコンポーネント(金属)とその間に入るプラスチック(超高分子量ポリエチレン)のインサートでできています。骨質により、金属と骨との固定のためにセメントを使用する方法と使用しない方法があります。人工膝関節を挿入することで滑らかでほとんど摩擦のない動きが得られます。
特発性大腿骨頭壊死症
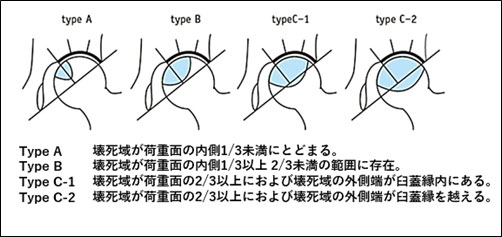
大腿骨頭壊死症は何らかの原因で大腿骨頭の血流が障害され骨の壊死を発症する疾患で、多くはステロイド薬の内服や習慣的な飲酒に関係があると考えられています。壊死した大腿骨頭に負担がかかることで壊死部が潰れ(圧潰)、痛みが出現します。圧潰がすすみ骨頭の変形が起こると痛みも強くなり関節の軟骨も次第にすり減っていきます。大腿骨頭壊死は壊死の範囲、圧潰の程度で下記のように分類されています。
手術は、患者さんの壊死の範囲と、圧潰の程度、そして生活環境などで次に記載している人工股関節全置換術か大腿骨骨切り術を決めます。
特発性大腿骨頭壊死症に対する人工股関節全置換術
壊死範囲の大きな例や、骨頭の圧潰が進行した例では人工股関節全置換術が行われます。人工股関節に置換することで関節の動きが滑らかになるため、痛みはよくなり歩行がしやすくなります。
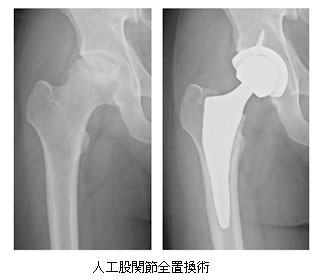
特発性大腿骨頭壊死症に対する大腿骨骨切り術
また、若年者で壊死範囲が比較的小さく、骨頭の圧潰がすすんでいない時期であれは大腿骨の骨切り術を行っています。骨切り術を行うことで壊死範囲を荷重のかからないところに移動することで骨頭の圧潰を防ぐ手術です。大腿骨頭回転骨切り術や大腿骨転子間弯曲内反骨切り術があります。
骨盤骨折の手術(ナビゲーション、観血的整復固定術)
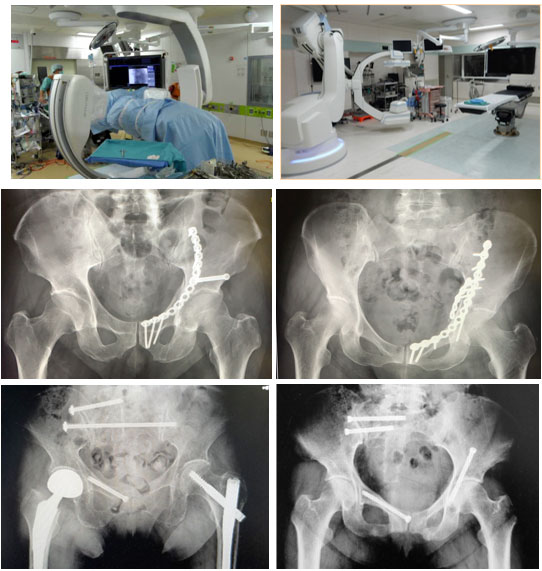
高エネルギー外傷(交通事故、転落など)に伴う骨盤骨折の手術は、複雑で難易度が高く、専門性の高い技術を必要とします。当院ではハイブリッド手術室での手術を行っており、より正確な骨折の整復、強固な内固定を行い、術後早期の離床とリハビリが行えるように治療に取り組んでいます。 また、高齢者における骨盤の脆弱性骨折に対して、三次元術前計画を下に低侵襲な骨折治療を行っています。術後は疼痛の軽減、早期の離床を可能としています。
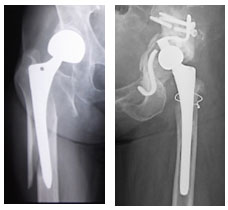
人工関節周囲骨折、脱臼、ゆるみ、感染などの難渋例
人工関節の周囲で骨折を発症した場合の治療は通常の骨折の治療より複雑になります。特殊なインプラントを用いたり、人工関節のゆるみを認める場合は人工関節の入れ替え(再置換術)を併用した手術が必要となります。また、人工股関節の術後に脱臼を繰り返し起こす例や、人工関節の周囲で感染を発症してしまった例には再手術が必要となることが多く、琉球大学整形外科ではこれらの難渋例に対しても治療を行っています。人工股関節置換術後の合併症は、長期の治療を要し、ひとたび、評価を見誤れば、患者さんはたちまち歩行不能になってしまいます。さらに人工関節の力学的な側面を考えて治療方針を立てなければ、長期成績が不良になります。人工股関節周囲骨折・反復性脱臼・感染の診断・治療は、まさに人工関節のスペシャリストが関わるべきと思われます。
関節唇損傷
寛骨臼の周囲には関節の受け皿となる関節唇とよばれる軟骨があります。寛骨臼形成不全症の方は関節唇損傷を合併することがあり、股関節痛の原因となります。また、外傷でも関節唇は損傷されることがあります。股関節鏡を用いて関節の中を確認することで、股関節痛の原因を探り、治療方針を立てています。股関節周囲組織へ超音波ガイド下に注射を行う治療も行っています。
三次元術前計画を用いた人工股関節・膝関節置換術、骨切り術
私たちは手術の際にコンピュータ-を用いて三次元術前計画を行い正確な人工関節の設置を行っています。また、寛骨臼回転骨切り術や大腿骨頭回転骨切り術などの骨切り術においても三次元で術前計画を行うことで、安全で正確な手術が行えるように努めています。
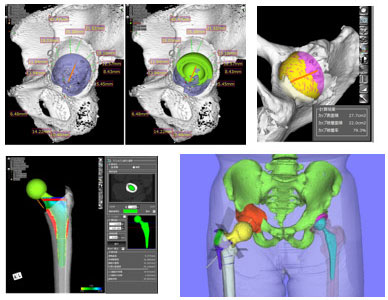
Spine-Hip-Knee syndromeなどのトータルアライメント考慮した治療
脊椎、股関節、膝関節には密接な関係があり、それらの障害が影響し合うことが知られています。私たちは人工関節の治療を行う際に、脊椎、前下肢のアライメントを考慮した術前計画と手術を行っています。